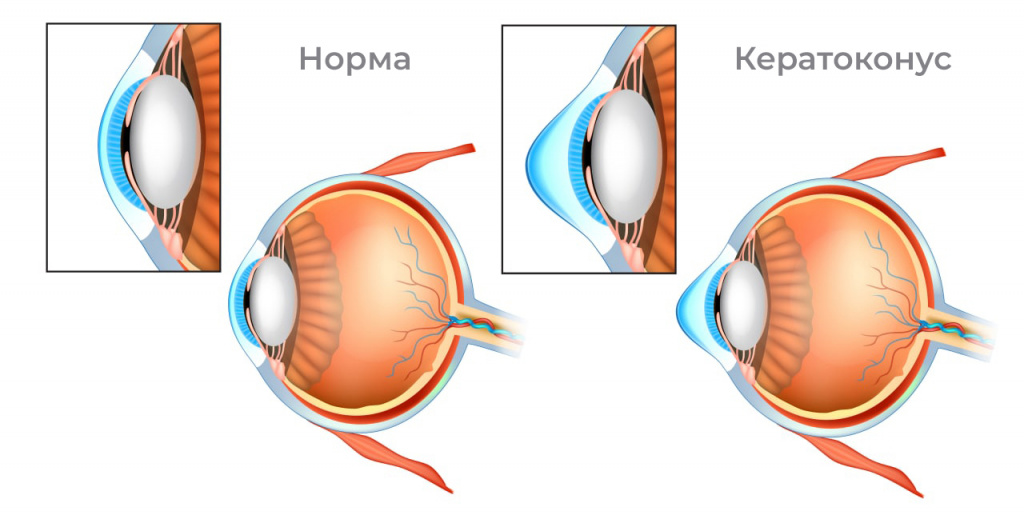
Кератоконус глаза — это тяжелое заболевание, которое характеризуется деформацией роговицы, принимающей в итоге коническую форму. Эта болезнь сильно снижает остроту зрения, но к полной слепоте приводит очень редко.
От возраста проявления кератоконуса не зависят — его первые симптомы можно заметить, еще будучи подростком. Но как распознать их вовремя, по каким причинам возникает это нарушение и как от него избавиться? Расскажем обо всем подробнее.
Причины возникновения кератоконуса
-
Повреждения роговицы и другие травмы глаза.
-
Нарушения в работе эндокринной системы.
-
Проблемы с экологией — например, если приходится умываться водой, в которой содержатся вредные для организма вещества.
-
Генетическая предрасположенность.
-
Различные хронические заболевания и особенно другие глазные болезни.
При этом на сегодняшний день все факторы, вызывающие кератоконус, до конца не изучены — специалист может точно установить, что спровоцировало болезнь, лишь после тщательного обследования.
Так, в некоторых случаях кератоконус может возникнуть даже после лазерной коррекции зрения — но это редкое осложнение, а потому бояться операции по-прежнему не стоит.
Симптомы кератоконуса

Признаков этого нарушения немало, но по некоторым основным довольно легко заподозрить, что дело именно в нём. К числу таких показателей относятся:
-
повышенная усталость глаз;
-
резкое снижение остроты зрения;
-
зуд и жжение слизистых оболочек;
-
двоение в глазах;
-
деформация и помутнение роговичного слоя.
Немного иначе проявляется более тяжёлая форма этого заболевания — острый кератоконус. Он развивается, если врач назначает неправильное лечение и вы какое-то время следуете его рекомендациям, или же в том случае, когда все советы специалиста попросту игнорируются.
Этот особый вид болезни помогают выявить несколько признаков:
-
резкое помутнение роговицы или даже внезапная слепота;
-
стремительное снижение остроты зрения;
-
сильная боль в глазах;
-
заметный отек роговицы.
Острый кератоконус ни в коем случае нельзя запускать еще сильнее: это чревато полной потерей зрения или при лучшем раскладе нарушением целостности роговицы. Главное — вовремя заметить ухудшения и скорректировать лечение, и тогда пациенту станет лучше примерно через 2 недели.
Классификация кератоконуса

Какое специалист назначит лечение, напрямую зависит от стадии (степени) кератоконуса, поразившей пациента. Они различаются по тяжести и по некоторым ключевым признакам.
На 1 стадии появляются нервы роговой оболочки и несущественно падает острота зрения. Улучшить изображение перед глазами пока еще помогают цилиндрические стекла.
На 2 стадии зрение поддается коррекции, но уже при помощи астигматических стекол. Возможно легкое истончение роговой оболочки.
На 3 стадии роговая оболочка не только истончается, но и выпячивается. Острота зрения падает до критической отметки, скорректировать ее можно лишь ЖГП линзами, которые часто не переносят пациенты.
На 4, терминальной стадии острота зрения уже не поддается коррекции, возникают стромальные помутнения.
Диагностика и лечение

Нужно помнить, что диагностика кератоконуса до сих пор достаточно затруднительна, поэтому отправляться к врачу стоит сразу же, как вы заметили у себя один или несколько симптомов — обследований пройти предстоит немало.
Существует не менее десятка методов диагностики — от оптической когерентной томографии до рефрактометрии — и всякий раз одного из них может оказаться недостаточно.
Что касается лечения, многие пациенты думают, что единственный способ избавиться от кератоконуса — операция. Это совсем не так, поскольку многое зависит от стадии болезни. Среди основных способов лечения выделяются:
-
ношение жестких контактных линз;
-
чередование специальных очков и линз для коррекции зрения;
-
прием специальных препаратов в комбинации с ультрафиолетовым облучением;
-
коллагеновый кросслинкинг роговицы;
-
установка сегментных кольцевидных имплантов;
-
полная или частичная кератопластика.
Лишь в тяжёлых случаях, когда вылечить кератоконус без операции не удается, требуется хирургическое вмешательство — кератопластика, удаление роговичного слоя и его последующая пересадка. Для этого требуется донорская роговица.
Чтобы подобное не произошло, не забывайте ежегодно посещать офтальмолога. Позаботьтесь о своем зрении!